Lo siguiente es una traducción del artículo en inglés que aparece en el ejemplar de Executive Intelligence Review del 17 de abril de 2020.
Proyecto de propuesta del Instituto Schiller
La “Misión Apolo” de LaRouche para derrotar la pandemia global:
¡A construir un sistema mundial de salud ya!

Introducción
10 de abril de 2020 — Al momento en que se redactó este llamado urgente para construir una hoja de ruta para un Sistema Mundial de Salud, se habían confirmado en el mundo más de 1.5 millones de casos de COVID-19, y el número de muertes atribuidas a la pandemia superaba las 80,000. Esta enfermedad, que apareció en los humanos en noviembre o diciembre de 2019, se ha extendido, en cuestión de meses, a casi todas las naciones del mundo, con una tasa de crecimiento feroz en las poblaciones que no toman medidas firmes para detener su avance. Se estima que la tasa de mortalidad entre los infectados es de un orden de magnitud superior a la de la gripe estacional. Para cuando estés leyendo este llamado a la acción, las cifras serán mayores, posiblemente mucho, mucho mayores.
Lo más grave de todo, es que podríamos presenciar una explosión de infecciones y muertes en el llamado sector menos desarrollado o Tercer Mundo, en especial África, cuyo subdesarrollo es el talón de Aquiles de toda la especie humana.
La derrota de este virus requerirá de una acción global coordinada e inmediata para adoptar medidas intensivas de salud pública, empezando con pruebas extensivas y el aislamiento de los infectados; un aumento enorme en la disponibilidad de instalaciones y equipos de atención a la salud; considerables inversiones y recursos dedicados a encontrar curas y una vacuna; avances mayores en las medidas de saneamiento, en especial en las naciones menos desarrolladas; y poner fin a la falta de desarrollo históricamente innecesaria, y al saqueo descarado, en todo el mundo. Esta pandemia global requiere enfáticamente una respuesta global, ya que los reservorios del virus en cualquier parte del mundo podrían causar resurgimientos durante años.
Se necesita un Sistema Mundial de Salud que cubra todas las partes del planeta.
Esta respuesta global requiere, de manera fundamental, la coordinación de Estados Unidos, China, Rusia e India, una alianza de las Cuatro Potencias abierta a todas las naciones del planeta. Los líderes de estas cuatro naciones deben celebrar una cumbre lo más pronto posible, a fin de elaborar enfoques comunes para abordar las enormes necesidades sanitarias, materiales y de infraestructura en el mundo, como un primer paso hacia la creación de todo un Nuevo Paradigma que sustituya al viejo sistema en bancarrota.
No hay ningún otro camino, ni una ruta menor, para derrotar realmente a la pandemia.
Aunque la COVID-19 es el desastre que aflige actualmente a la humanidad, es solo uno de los muchos a los que es susceptible el mundo, debido a las fallas del orden internacional de los últimos cincuenta años, en especial el saqueo mortal de las naciones del sector en desarrollo. Una erupción solar podría derribar la mayoría de las redes eléctricas del mundo; ¿por qué no se han fortalecido, incluso en los llamados países “desarrollados”? Un asteroide o cometa no descubierto aún podría destruir a todo un continente; ¿por qué no hemos desarrollado defensas contra esta amenaza? Hay 800 millones de personas en este planeta que carecen de alimentación adecuada; ¿por qué se ha tolerado esto? Una plaga de langostas amenaza actualmente las vidas y el sustento de decenas de millones de personas. Cualquier semana podría aparecer otra enfermedad; ¿por qué no tenemos mejores defensas contra los virus?
La comunidad mundial tiene que crear una capacidad de resistencia para la supervivencia exitosa de largo plazo, no solo para el corto plazo con la esperanza de que no se produzcan eventos inusuales, sino que esté preparada para la verdadera seguridad. Esto no puede ocurrir bajo el paradigma económico neoliberal que ha mostrado su fracaso ahora. No puede ocurrir bajo un régimen de rescates financieros que trata a los valores financieros como sacrosantos. Ese sistema, con su burbuja especulativa de $1,800 billones de dólares, está ahora completamente en bancarrota y se tiene que someter a un proceso de reorganización de bancarrota, como lo ha especificado desde hace tiempo el economista estadounidense Lyndon H. LaRouche; al mismo tiempo se debe crear un nuevo sistema de crédito hamiltoniano, a nivel nacional e internacional, para volver a poner a la humanidad en la senda del desarrollo físico-económico impulsado por la ciencia. La supervivencia exitosa a largo plazo y el florecimiento de la especie humana, requiere un sistema mundial que reconozca la chispa divina del genio potencial que hay en cada individuo y que procure fomentar ese potencial mediante el desarrollo económico, cultural y científico.
A continuación, asumimos la tarea de delinear el necesario Sistema Mundial de Salud, planteando y respondiendo dos interrogantes:
1) ¿Cuál es la causa de esta crisis, posiblemente la peor que haya enfrentado la humanidad nunca?
2) ¿Cuál es el conjunto de medidas que se deben adoptar en todos los frentes, tanto en Estados Unidos como en el mundo entero, para derrotar a la pandemia?
No empezamos por enumerar todos los cuellos de botella y las insuficiencias, ni tratamos de trabajar de abajo hacia arriba. Comenzamos más bien por averiguar lo que se necesita: Debemos utilizar esta crisis existencial para superar finalmente el subdesarrollo de grandes sectores de la humanidad, una situación que no es digna de la especie humana. Enseguida, determinamos los requisitos económicos físicos para lograr cada paso sobre la marcha, tal como los requisitos de la lista de materiales y de la mano de obra, definidos desde el punto de vista de la ingeniería industrial. Luego volvemos a los cuellos de botella y averiguamos cómo vamos a superarlos, en el plazo previsto o antes. Vamos a descubrir que para lograr esa trayectoria, nos veremos en una marcha forzada que requiere de constantes avances tecnológicos, veremos que estamos en el dominio de la ciencia de la economía física, para lo cual la obra de Lyndon LaRouche es nuestra única guía y hoja de ruta.
Veremos también que ese enfoque requiere de una cooperación internacional plena, en especial entre Estados Unidos y China, para alcanzar estas metas comunes de la humanidad. Cualquiera que se oponga a esa cooperación debe ser clasificado científicamente en el mismo género y especie, políticamente, que el propio coronavirus.
Este es el enfoque con el que movilizó Franklin Delano Roosevelt a la nación para derrotar al fascismo en la Segunda Guerra Mundial. Así fue cómo los ingenieros de la NASA convirtieron la inminente catástrofe del Apolo 13 en un éxito. Y en nuestro esfuerzo en marcha para derrotar al coronavirus en todo el planeta, aquí también el fracaso no es una opción.
UNA CRISIS QUE TIENE CINCUENTA AÑOS EN GESTACIÓN
El coronavirus no fue causado por una proclividad china a darse un festín con los murciélagos. Ni tampoco se cocinó en un laboratorio militar secreto del Reino Unido o de Estados Unidos (aunque el hecho de que el príncipe Felipe exhibe en público su deseo de retornar convertido en un virus para ayudar a reducir la población del planeta, da qué pensar). Lo causó un proceso físico-económico subyacente que ha estado en marcha desde cuando menos hace medio siglo. De hecho, Lyndon LaRouche pronosticó esta pandemia hace casi 50 años, primero en 1971, cuando advirtió sobre las consecuencias de ponerle fin al sistema de Bretton Woods; y luego en repetidas ocasiones a partir de 1974 en su testimonio ante la Comisión Judicial de la Cámara de Representantes de Estados Unidos, donde advirtió del peligro de un inminente holocausto biológico, debido a las políticas económicas desacertadas.
En un documento de 1985 titulado “The Role of Economic Science in Projecting Pandemics as a Feature of Advanced Stages of Economic Breakdown” (El papel de la ciencia económica en la proyección de pandemias como característica de las etapas avanzadas de una desintegración económica) LaRouche explicó que la verdadera causa de las pandemias y fenómenos similares es que, la Densidad Relativa Potencial de Población (DRPP) –la capacidad físico-económica de una sociedad para mantener un población en ascenso en mejores niveles de vida y de longevidad—cae por debajo de su población real.
“El crecimiento económico (y demográfico) sustentable, se mide como una tasa constante (idealmente) de aumento de la densidad relativa potencial de población de esa sociedad. Esta es la medida del potencial promedio para el crecimiento de la sociedad en su conjunto; y es también la medida absoluta de la productividad per-cápita del trabajo en esa sociedad”. LaRouche explica que para lograr una DRPP en aumento, es necesario que la economía genere una “energía libre” por encima de la “energía del sistema”, y especificaba lo siguiente:
“En los procesos económicos, la ‘energía del sistema’ está representada por la interdependencia entre tres ‘cestas de mercado’ de consumo. Cada una de estas ‘cestas de mercado’, corresponde a un valor mínimo, necesario para mantener el proceso económico a un nivel constante de potencial negatoentrópico. Estas tres son: 1) La ‘cesta de mercado’ del consumo de los hogares, per cápita; 2) La ‘cesta de mercado’ de los productores de bienes; 3) la ‘cesta de mercado’ de la infraestructura económica básica: producción y distribución de energía, gestión de agua, transporte, etc.”
¿Cuándo brotan las pandemias?
“El caso ‘ideal’, en el que se examinan las economías por el surgimiento de pandemias determinadas económicamente, es el caso en el que la densidad relativa potencial de población cae por debajo del nivel de la población existente… [como] el caso en que el consumo promedio está determinado por una caída de la densidad relativa potencial de población, por debajo del nivel de las necesidades de la población existente”.
Pero también se da el caso, como subraya LaRouche, de que “las tasas diferenciales de distribución de los bienes de la ‘cesta de mercado’ de los hogares cae por debajo del nivel de la ‘energía del sistema’ para una gran parte de la población. Lo que más nos interesa aquí son los efectos en la salud, cuando el rendimiento nutricional per cápita cae por debajo de un mínimo biológico relativo, y también el efecto del colapso de la salubridad y otros aspectos pertinentes de la infraestructura económica básica sobre las condiciones de una población desnutrida… [En este caso] la población desnutrida podría convertirse en un caldo de cultivo para el surgimiento de enfermedades epidémicas y de pandemias…”
Esto es precisamente lo que ha ocurrido durante los últimos 50 años de saqueo mortal a las poblaciones del Tercer Mundo, en especial de África, por medio de las políticas de la City de Londres, y por supuesto, del Fondo Monetario Internacional.
El efecto total de esas políticas, concluye LaRouche, solo se pude entender situando al desarrollo del hombre (o lo que Vladimir Vernadsky denominaba la noosfera) dentro de la biosfera toda.
“La sociedad humana es parte integral de la biosfera, tanto la biosfera en su conjunto, como a nivel regional… En lugar de considerar una caída profunda de la densidad relativa potencial de población simplemente como una caída del valor relativo de la sociedad como tal, examinemos esto como una caída en el nivel relativo de la biosfera que incluye a esa sociedad… Esto tiene que tender a ajustarse, aumentando el papel de las formas de vida relativamente inferiores…. [las cuales] ‘consumen’ a los humanos y otras formas de vida de nivel superior como ‘combustible’ para su proliferación… En esa variante, las pandemias humanas y animales, y selváticas, tenderán a resurgir y a evolucionar, bajo cierto tipo de ‘conmoción’ a la biosfera causado por la extrema concentración de caída del potencial de población”.
Inventario global actual
Hospitales
El mundo en su conjunto tiene un inventario actual de 18.63 millones de camas de hospital. Esto constituye un tremendo déficit, que deja a un país tras otro incapaz de derrotar al coronavirus novel. Para considerar el número de camas que se necesitan, consideren la Ley Hill-Burton de 1946 de Estados Unidos, la cual fijaba una norma de 4.5 camas de hospital por cada 1,000 habitantes, por condado, a fin de asegurar la salud y el bienestar de la población. El número actual es de 2.8 camas por cada 1,000 personas en Estados Unidos, 0.7 camas en Asia del Sur; 0.7 en los países pobres sumamente endeudados, y 0.5 en Nigeria, que constituye la quinta parte de la población del África subsahariana.
Para satisfacer la norma de 4.5 camas por cada 1,000 habitantes, el mundo tendría que aumentar su inventario de hospitales para llegar a los 35 millones de camas, casi el doble del número actual. Esto requeriría la construcción de 35,200 hospitales nuevos y modernos, en especial en África, Iberoamérica, el Caribe y Asia, donde las nuevas camas necesariamente serían utilizadas de inmediato.
Pero las camas por sí mismas no salvan vidas. Se necesita personal médico, y los casos más agudos requieren más equipo médico, como los respiradores.
Respiradores
Es difícil determinar el inventario mundial total de respiradores, pero hay ciertas cifras que indican los problemas que existen al enfrentarse con la COVID-19 en las naciones empobrecidas que carecen de una infraestructura sanitaria. Estados Unidos tiene un total de unos 170,000 respiradores para sus 330 millones de habitantes, que significa unos 500 respiradores por cada millón de personas. Alemania tiene unos 25,000 respiradores para sus 83 millones de habitantes, o sea unos 300 respiradores por cada millón de personas, que es la mayor proporción per cápita en Europa.
Sin embargo, el cuadro en África es absolutamente devastador. Según la revistaTime hay 500 respiradores para las 200 millones de personas de Nigeria, lo cual resulta en unos 2.5 respiradores por cada millón de personas, o sea 200 veces menos que en Estados Unidos en términos per cápita. En Sudán, hay 1.9 respiradores por cada millón de personas. La República Central Africana (con una población de casi 5 millones) tiene un total de tres respiradores; Liberia, con una población de 4.7 millones de habitantes, no tiene ninguno.
Según las estimaciones del Instituto Brookings y del diario británico Financial Times, India tiene aproximadamente 20,000 respiradores, es decir, unos 15 respiradores por cada millón de personas.
Para que el mundo entero llegue a la capacidad per cápita que tiene Estados Unidos, mínimamente, se necesita un inventario mundial de 40 millones de respiradores.
Comprensión actual de COVID-19
La COVID-19 ataca al cuerpo de dos maneras cuando menos. Primero, tiene efectos muy parecidos a los de la gripe, ya que se multiplica dentro del cuerpo. Los síntomas más comunes son fiebre, dolores corporales, dolores de cabeza y cansancio, y tos, en especial una tos seca. La tos se debe a una característica específica del virus: ataca las células pulmonares, provocando la respuesta del sistema inmunitario. En el momento en que se escriben estas líneas, se cree que en muchos pacientes que alcanzan la segunda fase de la enfermedad, el SDRA (Síndrome de Dificultad Respiratoria Aguda), el cuerpo mismo ataca las células pulmonares con una “tormenta” de citocinas, que desencadena una respuesta cada vez más intensa contra el virus y las células infectadas con él, y contra las células sanas también.
La tasa de mortandad para los afectados por la enfermedad varía entre el 0.5% y más del 5%, y depende de la fisiología del individuo, y de la capacidad de respuesta del sistema sanitario local. También es una cifra algo incierta, debido a la baja tasa de pruebas de despistaje. El porcentaje de personas infectadas que requieren ser hospitalizadas varía entre el 10 y el 30 por ciento.
Se pueden atacar las siguientes áreas de transmisión de la enfermedad y morbilidad: reduciendo el ritmo de transmisión a través del distanciamiento social, la higiene, el empleo de mascarillas faciales, y el cierre de negocios; reduciendo el ritmo de infección mediante vacunaciones; atacando al virus mismo con medicamentos antivirales; y previniendo el síndrome de dificultad respiratoria aguda que causa el virus en los casos graves. Estos métodos se analizarán en detalle más adelante.
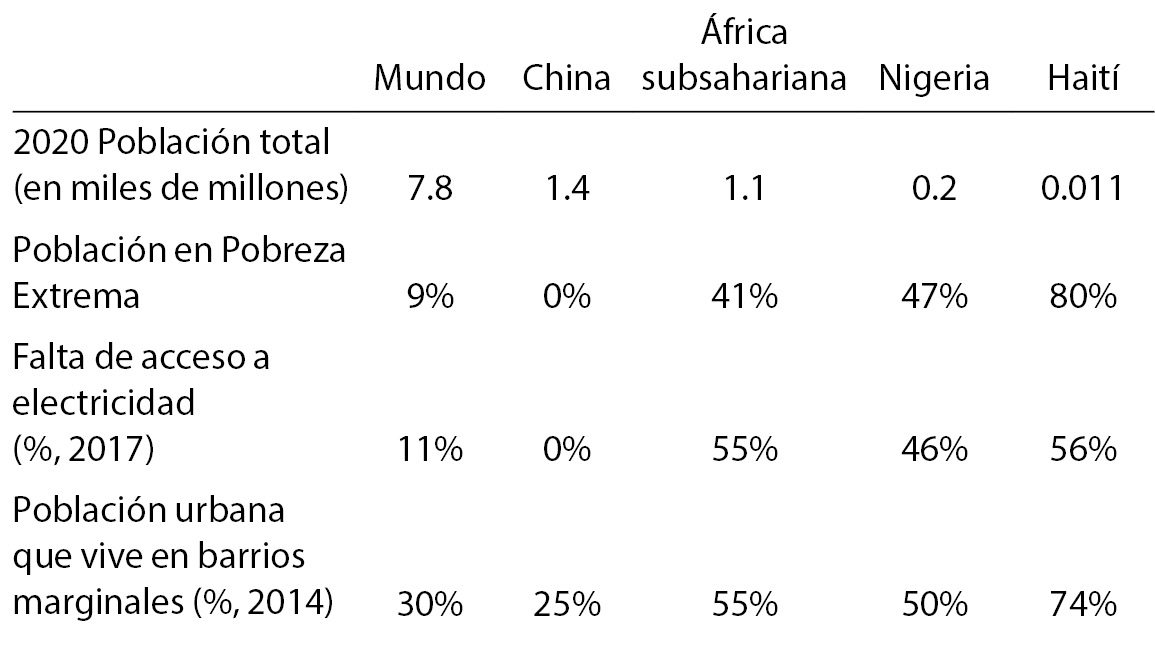
África: un caso de estudio
El África subsahariana alberga a 1,100 millones de personas, el 14% del total de la población del planeta. Debido a su pasado y presente colonial, las naciones de la región sufren de pobreza extrema, falta de electricidad, y sus centros urbanos repletos de barrios marginales; 25 veces la tasa promedio global. El África subsahariana tiene:
El 14% de la población mundial.
El 60% de la pobreza extrema mundial.
El 70% de los que no tienen acceso a electricidad en el mundo.
El 20% de los habitantes urbanos a nivel mundial que viven en villas miseria.
Esta es una parte de la raza humana en donde la densidad relativa potencial de población, claramente, se ha desplomado muy por debajo de la población real, cortesía de las políticas genocidas del imperio británico y sus secuaces de Wall Street.
Consideren también el caso de Haití, por mucho el país más pobre de América Latina y el Caribe, con condiciones similares a las naciones africanas con mayores condiciones de miseria. Haití tiene una población 11.1 millones. Expertos de la salud estimaron que la pandemia de COVID-19 podría cobrar unas 800,000 vidas en Haití, más del 7% de la población.
Nigeria, con una quinta parte del total de la población subsahariana, tiene indicadores de pobreza, y otros relacionados, que son representativos de toda la región. Los problemas que enfrenta Nigeria para combatir el coronavirus son emblemáticos, no solo en África, sino de todo el Tercer Mundo.
En el sector en desarrollo en general, que incluye a países como Nigeria, grandes porcentajes de sus poblaciones viven en condiciones inhumanas. La mayoría de su fuerza de trabajo se encuentra en la “economía informal”, sobreviviendo día a día en actividades callejeras, que van desde la economía gris a la negra. En muchos casos, hasta el 70-80% de su fuerza laboral forma parte de la economía informal. Para ellos, “quedarse en casa”, o confinarse sin trabajar significa, literalmente, la hambruna para gran parte de la gente, así como infecciones aseguradas de COVID-19 en los barrios marginales donde viven. ¿Lavarse las manos a menudo? Esta es una broma cruel para millones y millones de africanos, asiáticos, latinoamericanos y otros que no tienen siquiera agua corriente.
Así que, ¿cómo debe abordarse la pandemia en esas naciones?
- Tiene que haber un enfoque nacional totalmente centralizado, en muchos países en torno a las fuerzas armadas, que es a menudo la única institución capaz de organizar y llevar a cabo tal enfoque. En muchos casos, para bien o para mal, son también la única institución nacional que todavía queda en pie, y con credibilidad popular.
- La población, en especial en las ciudades, tiene que someterse en su totalidad a las pruebas de despistaje y segregarse en dos amplios grupos: Grupo A, los que no tienen COVID-19; y el Grupo B, los que den positivo, incluso si son asintomáticos. Al personal médico y demás funcionarios públicos reclutados que lleven a cabo las pruebas, se les tiene que suministrar equipos avanzados para las pruebas en cantidades suficientes, junto con el equipo de protección personal (epp) y otras protecciones adecuadas.
- El “Grupo B” debe ser puesto en cuarentena inmediatamente, en unidades de vivienda separadas, ya sean hoteles, edificios de oficinas convertidos para el caso, centros de convenciones y deportivos, o en unidades modulares de vivienda de rápida construcción. Estas instalaciones nuevas deben contar con instalaciones de trabajo y recreativas en el sitio, para quienes estén lo suficientemente bien como para usarlas, y con dotaciones y personal cualificado, como personal médico y de enfermería. Esos profesionales de la salud también tendrán que estar en cuarentena, para que no vayan a infectar a sus familiares y amigos.
- Los pacientes enfermos y muy enfermos deben ser hospitalizados. Se tiene que construir hospitales nuevos con camas suficientes para manejar la carga de pacientes, y dedicarlas exclusivamente a los casos del COVID-19. Se tiene que organizar la dotación adecuada de personal médico y de enfermería, incluso mediante la recluta nacional de dicho personal.
- Al “Grupo A” se le debe formar rápidamente en brigadas de educación y de trabajo, tanto para la industria como para la agricultura, muy parecido al proyecto de los Cuerpos de Conservación Civil (CCC) de Franklin D. Roosevelt durante la Gran Depresión en Estados Unidos. Tienen que producir alimentos, construir viviendas y producir vestido suficiente para alimentarse tanto a sí mismos como al “Grupo B”. Esto va a requerir una vuelta a los programas de autosuficiencia alimentaria nacional, y a su vez se necesitará de la importación de insumos de capital para la agricultura moderna, como fertilizantes, pesticidas, tractores y sistemas de riego. La fuerza laboral local tiene también que empezar a construir viviendas, hospitales, y otra infraestructura necesaria para poder cumplir con la tarea. Se va a necesitar para esto de la capacitación en el empleo, y de transferencia de tecnología moderna a gran escala.
Lo que ya está haciendo China en África con la construcción de nuevas líneas ferroviarias y otra infraestructura, es ejemplar. La extensión del Puente Terrestre Mundial hacia África es esencial, y se beneficiará enormemente a partir de una cooperación a fondo entre China y Estados Unidos en particular, así como entre otros países.
Pero la comunidad mundial tiene que hacer más, inmediatamente, para abordar la situación africana, como lo explicaremos en la conclusión de este informe.
CAPÍTULO 1:
MEDIDAS DE SALUD PÚBLICA
Atención médica para casos graves
Hospitales
Según el estimado del Instituto para la Métrica y Evaluación de la Salud (de la Escuela de Medicina de la Universidad de Washington), del 8 de abril, hecho en base al ritmo actual de propagación del coronavirus, y la atención médica actual, se van a necesitar aproximadamente 100,000 camas hospitalarias, 20,000 camas en unidades de cuidados intensivos (UCI), y más de 16,000 respiradores. De acuerdo con la American Hospital Association, en 2018 había apenas unas 800,000 camas con personal en los hospitales comunitarios de Estados Unidos y de 70,000 a 80,000 camas de UCI para adultos. Dado que estas camas no suelen estar vacías, esperando sencillamente a los pacientes que las necesiten, el gran número de camas no supone que no vaya a haber escasez de las mismas, en especial una escasez a nivel local, a medida que el número de pacientes hospitalizados vaya alcanzando su máximo.
El número actual de camas hospitalarias en Estados Unidos, en su medida más amplia, es de 2.8 por cada mil personas, casi un tercio del número de 1970, que era de 7.9 camas. En base a la variable “camas de hospitales comunitarios”, que son a los que acude la mayoría de la población, es de solo 2.4 camas por cada 1000 personas.
Consideren las necesidades de energía, agua, salubridad y transporte de los hospitales. Tomando a Estados Unidos como caso de estudio, se requerirían 575,000 camas adicionales para llegar a la media nacional de 4.5 camas por cada 1000 personas. De acuerdo con un informe de 2007 de la Administración de Información Energética (EIA, por sus siglas en inglés), los 3,040 hospitales más grandes, con aproximadamente 915,000 camas (en el momento del estudio), utilizaban unos 458 billones de BTU de energía al año: 194 billones de BTU en forma de electricidad (57,000 millones de kWh) y el resto en forma de gas natural, calefacción urbana y combustóleo.
Con base en esta cifra, los hospitales con 575.000 camas adicionales requerirían unos 36,000 millones de kWh de electricidad al año. Esto se traduce en plantas de energía que suministren 5,000 MW al 80% de su factor de capacidad. Esto sería equivalente a cinco grandes reactores nucleares o dos presas como la Grand Coulee (funcionando a una capacidad promedio). ¡Y eso sin tener aún en cuenta los requerimientos de gas natural!
En el mismo informe, la EIA estimaba que estos 3,040 hospitales utilizaban 133,000 millones de galones de agua al año (más de 500,000 millones de litros al año). Los hospitales con las 575.000 camas adicionales necesitarán 84,000 millones de galones más al año (unos 315,000 millones de litros más al año). Para que tengamos una perspectiva de esto, la mayor planta de desalación propuesta en el mundo, que está situada en el Reino de Arabia Saudita, suministraría unos 100,000 millones de galones de agua desalinizada al año (unos 380,000 millones de litros de agua anuales).

Para poner en línea de 15 a 20 millones de camas de hospital más (para llevar al mundo al número de camas de hospital que exigía el criterio Hill-Burton de 35 millones de camas hospitalarias) se necesitarían 100,000 MW de capacidad de generación de energía, como lo que podrían suministrar 100 grandes plantas de energía nuclear, o casi 2,000 reactores modulares de escala menor. Los requerimientos de agua globales para estos hospitales nuevos serían de 4 billones de galones al año (unos 15 billones de litros), que es la mitad del volumen de agua contenida por la Presa de las Tres Gargantas.
Las camas de hospital no son suficientes sin médicos ni personal de enfermería. La crisis actual está viendo cómo profesionales de la salud retirados están volviendo a trabajar, y hay casos de escuelas de medicina que ofrecen una graduación temprana a los estudiantes de final de carrera que estén dispuestos a trabajar como médicos de inmediato. En la medida en que los focos álgidos del virus se mueven alrededor del mundo, se debe animar a los médicos que puedan viajar, a trabajar en otros países y regiones.
Respiradores
Según los escenarios para la pandemia de influenza que considera el Departamento de Salud y Servicios Humanos de Estados Unidos, en un estudio de 2005, podría haber varios millones de hospitalizaciones en el país, en donde hasta un millón o más de pacientes necesitarán de tratamiento en UCI, y medio millón necesitarán respiradores mecánicos. Si proyectamos estas cifras a la población mundial actual, 10 millones de personas podrían necesitar respiradores, con una estimación de 1 millón para cada región de África, América Latina e India.
Equipo de protección personal
Los equipos de protección personal (EPP) se utilizan en las instalaciones de salubridad para evitar que los pacientes infectados les transmitan la infección al personal de salud y a otros pacientes. Estos equipos constan de guantes, máscaras de oxígeno y mascarillas, viseras protectoras de cara, gafas, batas, cubiertas protectoras para la cabeza, y trajes de cuerpo completo. Sin la filtración de alta calidad que ofrece una mascarilla certificada como la N95 (o equivalente), el personal médico se expone a serios riesgos de contagiarse de la enfermedad. La escasez de estos equipos está causando enormes incrementos en el precio y en las tensiones entre las naciones que buscan producir o importar equipo, de las naciones que los fabrican.
Se tiene que aumentar la producción industrial para asegurar que se disponga de los suministros adecuados de EPP.
La disposición física de un hospital o de cualquier instalación de atención médica, puede tener un enorme impacto en la cantidad de EPP que se necesite. En un establecimiento hospitalario que incluye solo casos confirmados de COVID-19, no se necesita tomar medidas para evitar la transmisión de la enfermedad de un paciente a otro, y el personal de salubridad pueden llevar el equipo de protección a turno completo. Pero si el personal de enfermería tiene que atender a pacientes con diferentes estados de COVID-19, las mejores prácticas exigen que dicho personal se tiene que equipar con EPP antes de entrar en la sala del paciente con COVID-19, y deshacerse de estos inmediatamente al salir, para evitar llevar el virus a los pacientes que va a visitar posteriormente y que no están infectados de coronavirus. Con esta disposición, se podrían consumir 10 juegos de EPP al día por habitación de paciente. Por tanto, las disposiciones de las instalaciones sanitarias que separen a los pacientes de COVID-19 de los que no lo tienen, puede suponer un ahorro significativo en EPP. Para separar con exactitud a estos pacientes, se tienen que hacer pruebas de despistaje.
Mascarillas
Una mascarilla N95 bien ajustada (o equivalente) protege al que la porta de un 95% de las partículas de un tamaño de 0.3 micras. Aunque el coronavirus SARS-CoV-2 es más pequeño que ese tamaño, los viriones no flotan en el entorno por sí mismos, y se bloquean de manera efectiva mediante mascarillas N95.
Un estudio de 2015 de la Biblioteca Nacional de Medicina de Estados Unidos (parte de los Institutos Nacionales de Salud) analiza tres escenarios de demanda, y estima que si el 20% a 30% de la población de Estados Unidos se enfermara, se necesitarían unas 4,000 millones de mascarillas N95. Extrapolando esta cifra a la población mundial, los requerimientos globales serían del orden de 100,000 millones de mascarillas N95 (o equivalentes) durante el brote; unas 15,000 millones en África, 10,000 millones en América Latina, y 20,000 millones en India.
Puntos de atención para pruebas rápidas
Los avances en la tecnología de pruebas de despistaje permiten ahora que se procesen miles de pruebas al día en un equipo único, en un laboratorio especializado (de alto rendimiento), así como resultados rápidos de pruebas en los puntos de atención. El aporte de Abbott Laboratories de una unidad de prueba portátil, capaz de dar un resultado positivo en menos de 5 minutos, o un resultado negativo en un cuarto de hora, acelera en gran manera el procesamiento a los pacientes que presenten posibles síntomas de COVID-19, para poder enviarlos a una instalación o ala de un hospital apropiada de “SOLO COVID-19”, o “NO COVID-19”.
Atención médica para casos leves o asintomáticos
Alojamientos para el aislamiento
Todos a los que se les confirme que tienen el coronavirus novel, deben tener la oportunidad de ser aislado de sus vecinos y familiares. Esto significa que a las personas asintomáticas o que presentan síntomas leves, se les debe ofrecer una sala o alojamiento gratuito, diseñados para mantenerles aislados y sanos. Los hoteles que tengan una tasa de ocupación de un solo dígito, podrían utilizarse a este efecto, con suministros adecuados de EPP y entrenamiento para un personal reducido de hospital. El tipo de albergue provisional que se proporciona tras los desastres naturales, podrían ser también apropiados para estas personas.
Este es el enfoque que se adoptó en Wuhan, en el que los casos positivos confirmados fueron aislados bajo supervisión médica, bien en un hospital, en un gimnasio, o en un hotel. Los casos leves o asintomáticos podrían luego socializar y participar en clases de ejercicio grupal, que es mucho mejor para su salud mental que ocultarse en una habitación en casa, ¡con miedo de infectar a sus seres queridos! Se necesitan dos pruebas negativas de ácido nucleico, tomadas con 24 horas de diferencia, antes de que la gente pueda dejar las instalaciones de aislamiento. Esta forma de aislamiento, que va más allá de quedarse en casa (e infectando), ayudó a impulsar la victoria final contra el virus.

De hecho, el logro de China en Wuhan sigue siendo el modelo más exitoso hasta la fecha para combatir el coronavirus.
Pruebas en masa
Dado que entre un cuarto y la mitad de los infectados por coronavirus muestran síntomas leves, o ningún síntoma en absoluto, es imposible confiar en los síntomas para identificar todos los casos de la enfermedad. Las pruebas comunitarias a gran escala, incluyendo sobre todo a los que no tienen síntomas, harán posible aislar los casos de una manera efectiva y focalizada, y harán más manejable el rastreo de contactos. Corea del Sur hizo pruebas a una de cada 170 personas y utilizaron la información obtenida para el rastreo de contactos, para alertar a los residentes, a través de mensajes de texto, de los contagios y focos de infección cercanos, reduciendo la propagación de la enfermedad.
Los confinamientos a gran escala que se llevan a cabo actualmente para detener la propagación del coronavirus, sí tienen un costo, tanto económico como social. Aunque estos confinamientos son apropiados, dado el relativamente bajo nivel de pruebas, si se hacen pruebas a gran escala verdaderamente, se hará posible que se tomen decisiones más inteligentes para levantar las restricciones.
Para hacer pruebas en todo el mundo, al nivel de Corea del Sur, de una en cada 170 personas, se necesitarían 45 millones de pruebas. Pero muchas personas necesitarán más de una prueba: por ejemplo, una persona que ha dado negativo en la prueba, pero que ha tenido recientemente una posible exposición, o una persona en una instalación de aislamiento a la que se le hace la prueba para asegurarse que se le puede dar de alta. Para realizar 60 millones de pruebas (tomando en cuenta que a algunas personas se les hará la prueba varias veces) al ritmo actual de pruebas en el mundo, tomaría una buena parte del año.


Las pruebas de muestras nasales que se utilizan más en la actualidad, tienen la función de detectar los componentes del genoma del virus. A estas se les denomina como pruebas PCR, por las siglas en inglés de la reacción en cadena de la polimerasa, mediante la cual el material genético se multiplica de 1,000,000 a 1,000,000,000 de veces para que se pueda detectar.
Otro tipo de test usaría la sangre, en vez de las muestras nasales, y detectarían, en vez del virus mismo, los anticuerpos producidos por el cuerpo para luchar contra la enfermedad. Estos anticuerpos están presentes en las personas que fueron infectadas una vez, pero que se han ido recuperando desde entonces. Una prueba viral daría un resultado negativo, pero una prueba de anticuerpos daría positivo. Con esta prueba, sería posible identificar a posibles donantes de plasma sanguíneo (para una terapia de suero sanguíneo a convalecientes) e identificar a las personas que ya no están infectadas, y que probablemente sean inmunes. Si una mayor investigación revela que la inmunidad de la que gozan los que se han recuperado se mantiene en el tiempo, quizás se podría permitir a estas personas que vuelvan al trabajo, o se les puede reclutar para que ayuden en la comunidad como coordinadores de entrega de alimentos, o como trabajadores en instalaciones de aislamiento para casos leves, etc.
Otro tipo de prueba adicional podría utilizar muestras de aguas residuales para detectar la presencia y prevalencia generalizada del virus en una comunidad.
Tratamientos y vacunas
Los tratamientos farmacéuticos pueden salvar vidas y reducir enfermedades de diversas formas. Las vacunas “entrenan” al sistema inmunitario para enfrentar un patógeno, lo que le permite combatirlo de inmediato cuando se lo encuentre en el futuro. Los medicamentos antivirales pueden atacar al propio virus, evitando su entrada en las células o su replicación. Los anticuerpos, derivados de la sangre de pacientes recuperados o producidos en un laboratorio, pueden ayudar al sistema inmunitario a combatir el virus. Un cuarto enfoque es el combate a las tormentas de citocinas, que podría reducir los efectos respiratorios mortales del virus, aunque no combate al virus en sí. Los lectores que quieran aprender más pueden visitar la página informativa “Pharmaceutical Interventions to Defeat COVID-19”.
Vacunas
Las vacunas se utilizan por anticipado para proteger a las personas de contraer una enfermedad, “cebando la bomba” del sistema inmunitario para practicar cómo derrotar algo que es similar al patógeno, pero que no causa daño en sí mismo. Las personas que están vacunadas contra una enfermedad son capaces de combatirla rápidamente si entran en contacto con ella, ya que sus cuerpos ya están preparados para hacerlo.
La primera fase de la investigación consiste en establecer la seguridad de la nueva vacuna. Los investigadores deben asegurarse de que la vacuna misma no cause problemas. Si los resultados del estudio son prometedores, las próximas fases del estudio determinarán la efectividad de la vacuna. Luego se deben desarrollar capacidades de fabricación para producir el tratamiento específico. Estas etapas múltiples son la razón por la que se da un intervalo de tiempo de 12-18 meses para el desarrollo y la producción de vacunas.
Medicamentos antivirales
Una vez que el virus se ha arraigado en el cuerpo, los tratamientos pueden evitar que ingrese a las células, impedir que se replique, o hacer que el sistema inmunitario lo destruya.
Hay varios medicamentos ya existentes que están siendo sometidos a pruebas:
- Avigan (favilavir, favipiravir): un medicamento contra la influenza desarrollado por Fujifilm en Japón, ahora está incluido en el plan de tratamiento de China y se está estudiando en varios países, como Estados Unidos, China y Japón.
- Remdesivir: varias naciones están haciendo ensayos con este medicamento, que fue desarrollado originalmente para combatir el Ébola por Gilead Sciences en Estados Unidos, una compañía con experiencia significativa en el tratamiento de otras infecciones virales.
- Plaquenil (hidroxicloroquina) y cloroquina: originalmente utilizados para tratar la malaria, estos medicamentos también se han utilizado para los trastornos autoinmunes. Se están realizando ensayos en todo el mundo, y muchos hospitales ya están utilizando hidroxicloroquina para sus pacientes con COVID-19. Se están produciendo cientos de millones de tabletas incluso mientras se estudia su efectividad.
Los anticuerpos son estructuras creadas por el sistema inmunitario humano, que se adjuntan a los patógenos para desactivarlos, impidiendo su entrada en las células o marcándolos para su destrucción por el sistema inmunitario. Se pueden crear en el laboratorio utilizando levaduras, ratones u otros animales como "fábricas". Al menos una docena de grupos están trabajando en el desarrollo de anticuerpos contra el coronavirus.
Plasma de pacientes recuperados
Cuando alguien se recupera del coronavirus, su sangre sigue conteniendo anticuerpos creados por su propio sistema inmunitario para vencer al virus. Su sangre donada se puede transfundir a pacientes gravemente enfermos para ayudar a sus cuerpos a combatir la enfermedad. El empleo de esta técnica en hospitales de Estados Unidos comenzó el último fin de semana de marzo, y ahora en las redes sociales están reclutando a sobrevivientes de COVID-19 recuperados para que donen su sangre para ayudar a otros.
Prevención de problemas pulmonares
Hay algunos medicamentos que no atacan al virus propiamente, sino que buscan reducir la tasa de mortalidad y los síntomas de COVID-19.
Una etapa avanzada de la enfermedad, en la que se desarrollan problemas respiratorios graves y potencialmente mortales, se relaciona a una respuesta excesiva del propio sistema inmunitario del cuerpo, en la cual el cuerpo del paciente daña las células pulmonares sanas además de las que albergan al virus. Se están estudiando dos medicamentos de anticuerpos ya aprobados para otras afecciones, Kevzara (sarilumab) y Actemra (tocilizumab), y se utilizan para reducir esta actividad excesiva del sistema inmunitario. También se están desarrollando anticuerpos completamente nuevos para este propósito.
Los esteroides se pueden utilizar para reducir la auto-respuesta inmunitaria, aunque tienen el efecto secundario de debilitar al sistema inmunitario. Los médicos los están utilizando bastante.
Estabilidad Social
La sociedad debe mantenerse estable, y las personas que están enfermas deben estar en capacidad de seguir las medidas de salud pública.
Licencia por enfermedad, prestaciones por desempleo, pagos de estipendios de ingresos básicos
Es imposible exigir a las personas que se queden en casa si dependen de su trabajo diario para satisfacer sus necesidades de la vida. Es imposible exigir que las personas sin hogar permanezcan en sus hogares.
Los empleados deben contar con licencia de baja por enfermedad para permitirles ponerse en cuarentena para detener la propagación del virus. Deben otorgarse préstamos y susidios a las empresas para permitirles que sigan pagando a los empleados que no pueden trabajar. La protección al desempleo debe ampliarse para incluir a quienes se encuentran en una situación de empleo no tradicional. Para proteger a quienes trabajan de manera informal y no se puede esperar que se beneficien de dichos programas; se requiere asistencia directa en forma de pagos de ingresos básicos y el suministro para cubrir necesidades tales como alimentos y suministros básicos. Es importante que las instalaciones de aislamiento para casos positivos incluyan personas sin hogar y que se cuente con alimentos y otras necesidades básicas para que todos puedan aislarse de manera segura.
Moratoria sobre embargos hipotecarios, desalojos y cortes de servicios públicos
El ingreso básico para garantizar las necesidades de la vida no será suficiente para pagar hipotecas, alquileres, servicios públicos y pagos de automóviles. Se debe implementar una moratoria sobre embargos hipotecarios, desalojos y cortes de servicios públicos (incluyendo Internet y teléfonos) durante el momento del encierro, y los pagos de hipotecas y préstamos personales deben ser opcionales. Las empresas afectadas negativamente por estos programas podrán solicitar ayuda.
Asegurar la estabilidad del sistema financiero
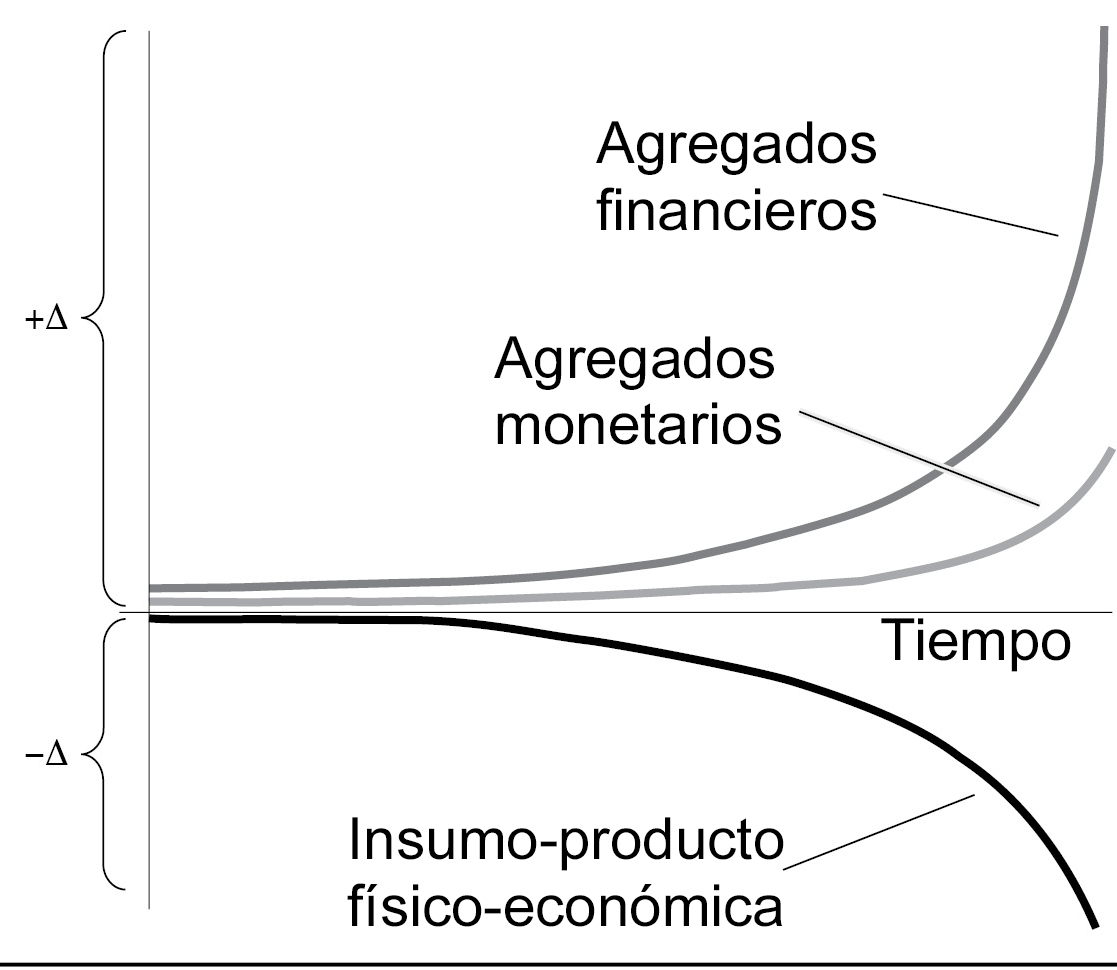
El sistema financiero internacional, en particular en la zona transatlántica del planeta, tiene miles de billones de dólares en instrumentos financieros que nunca se podrán liquidar. No debe haber ningún intento por mantener los valores de los mercados financieros. El colapso financiero que ahora está ocurriendo pudo haberse detonado por el coronavirus, pero las condiciones para el estallido estaban ya establecidas por las décadas de políticas desastrosas. Como Lyndon LaRouche expresó de manera concisa con su imagen de la triple curva, la productividad física de muchos de los llamados países "occidentales" (como Estados Unidos) ha disminuido en términos per cápita en las últimas décadas, en tal forma que se aceleró con el colapso de la Unión Soviética, mientras que aumentó financialización y bursatilización de la economía a un ritmo acelerado.
La necesaria cumbre de los líderes de Estados Unidos, Rusia, China e India debe asumir la necesidad de una reorganización ordenada de los mercados financieros, estilo bancarrota, para sentar las bases para que la banca desempeñe un papel útil en financiar la recuperación económica y sanitaria global.
Distanciamiento Social e Intervenciones no farmacéuticas
Cierre de negocios no esenciales
Las personas cuyo trabajo diario no es realmente esencial para el funcionamiento de la sociedad deben quedarse en casa. Deben implementarse los arreglos financieros y logísticos necesarios para apoyar su sustento.
Mascarillas
Todas las personas deben utilizar mascarillas cuando se encuentran junto a otras personas (lo cual debe mantenerse a un mínimo). Esto proporcionará a los usuarios una protección contra las infecciones y reducirá la posibilidad de que los usuarios propaguen la enfermedad. También reducen el contacto propio con la cara.
Lavado de manos; saneamiento
El lavado frecuente de manos con jabón puede ayudar a reducir la propagación del coronavirus, al igual que el uso de desinfectantes para manos a base de alcohol.
Pero hay más de 750 millones de personas en el planeta sin acceso al agua potable. Dos mil quinientos millones de personas carecen de acceso a una buena infraestructura sanitaria. Los costos para la salud y el bienestar son asombrosos. Según los CDC, que citan una investigación publicada en la revista médica The Lancet, cada año 800,000 niños menores de cinco años mueren a causa de enfermedades diarreicas. La falta de infraestructura sanitaria y de agua para beber e higiene contribuye al 88% de las muertes por enfermedades diarreicas en todo el mundo.
Instar a una comunidad sin instalaciones sanitarias a lavarse las manos con frecuencia es insultante y necio. Se debe implementar un programa de emergencia para desarrollar instalaciones sanitarias, complementado con la provisión de desinfectantes para manos con fines de higiene.
Rastreo de contactos
En Estados Unidos, se le puede dar un buen uso al conocimiento íntimo que tiene la Agencia de Seguridad Nacional (NSA, por sus siglas en inglés) sobre el paradero de todos los que tienen un teléfono celular. Como ejemplo, podría utilizarse para proporcionar alertas de texto a las personas que han estado cerca de alguien que dio positivo. Este enfoque se utilizó en Corea del Sur para ayudar a las personas a tener una mejor idea de su riesgo de exposición, y es parte del relativo éxito que la nación ha visto en la reducción de la propagación del coronavirus.
Restricciones de viajes
Cuando se llevan a cabo las pruebas a un nivel lo suficientemente alto como para dar una idea de la diferente incidencia del virus en diferentes zonas, las restricciones de viajes pueden ser sensatas para evitar su propagación desde zonas con transmisión comunitaria significativa. Esto puede tener más sentido a medida que se aplasta la primera ola de la pandemia.
CAPÍTULO 2:
INDUSTRIA E INFRAESTRUCTURA REQUERIDAS PARA APOYAR LAS MEDIDAS DE SALUD PÚBLICA

Para proporcionar las medidas de salud del Capítulo 1 se necesitarán grandes inversiones en manufacturas y en infraestructura económica básica. La condición inexcusable del mundo, en la que existe todavía la pobreza en el año 2020, debe remediarse. Esto es eminentemente posible, como lo ha demostrado la experiencia de China en la eliminación de la pobreza en las últimas cuatro décadas.
Infraestructura
Las plataformas de mejoras físicas que hacemos a nuestro entorno, le proporcionan a la especie humana un entorno sintético propicio, muy superior al entorno "natural" que compartimos con los simios. Al controlar los flujos de agua, drenar pantanos, irrigar campos, construir canales, ferrocarriles y carreteras, desarrollar sistemas hidráulicos y de aguas residuales, crear redes eléctricas y de comunicación y mejorar la flora y la fauna, la especie humana tiene un poder único para hacer de esta Tierra un jardín. Esta infraestructura incluye una infraestructura blanda como lo es la población educada y culturalmente elevada. Gran parte de la inversión para eliminar la pobreza será en la forma de infraestructura económica básica. Y la pandemia actual de coronavirus indica la necesidad particularmente urgente de la infraestructura de salud. Pero, ¿se puede construir un hospital donde no haya carreteras ni electricidad? ¿Cuáles son los requisitos para la prestación de servicios de salud?
Requisitos de producción
Equipo médico
Hay muchas empresas que han expresado su interés en su reconversión para producir respiradores, desde fabricantes de automóviles hasta empresas aeroespaciales. La lista de empresas incluye:
- Automotrices como General Motors (que trabajará con Ventec Life Systems para producir 10,000 unidades por semana), Ford Motor Company (que se ha comprometido, con General Electric, a producir 50,000 para el 4 de julio), McLaren, Jaguar Land Rover y el Grupo VW.
- Aeroespaciales como Embraer, con sede en Brasil; Rolls Royce y Airbus, con sede en Europa, y la firma estadounidense SpaceX.
Los productores actuales están aumentando la producción:
- Philips está duplicando la producción a 2,000 por semana, y Getinge aumentará la producción a 3,750 por semana. Drager, Vyaire y el Grupo Smiths están trabajando para producir respiradores adicionales para los gobiernos.
Si todo marcha de acuerdo a las proyecciones, las compañías señaladas antes van a suministrar cuando menos unos 300,000 respiradores para julio próximo. Un artículo del periódico Político del 9 de abril, informaba que la demanda estimada únicamente desde Estados Unidos y de varios países de Europa occidental era de un millón de respiradores; las necesidades mundiales son mucho mayores.
PPE
3M tiene la intención de duplicar su producción internacional a 2 mil millones de mascarillas N95 en el transcurso de un año, y actualmente está produciendo alrededor de 100 millones de mascarillas al mes.
Honeywell Industries ha mejorado una instalación en Rhode Island y está renovando su instalación aeroespacial en Phoenix, Arizona, como parte de su aumento general en la producción a 120 millones por año.
Capítulo 3:
Cambios de política global necesarios
Colaboración internacional

La pandemia de coronavirus que ahora afecta al mundo es solo uno de los virus mortales que enfrentamos. El virus financiero, cuyos focos de infección se encuentran principalmente en la City de Londres y en Wall Street, ha demostrado ser no menos mortal en las últimas décadas. El virus cultural que infecta las mentes confundidas de los políticos necios que aún libran la Guerra Fría, amenaza con destruir el potencial para precisamente el tipo de colaboración necesaria para derrotar a los demás virus.
Urge que se lleve a cabo una cumbre con la participación del Presidente Donald Trump, el Presidente Vladimir Putin, el Presidente Xi Jinping y el Primer ministro Narendra Modi, para lograr la cooperación necesaria a corto plazo para abordar la amenazante crisis de salud. Tal cumbre es también el medio por el cual, según Lyndon LaRouche, se puede establecer un nuevo sistema económico mundial justo.
El mundo debe unir sus fuerzas como una sola humanidad para detener la inminente muerte en masa en África, en particular, a medida que se propaga el coronavirus. Se deben movilizar brigadas de ingenieros, médicos y otro personal calificado de varias naciones, desplegadas y coordinadas por las Naciones Unidas y por la Unión Africana, y con pleno respeto a la soberanía de todas las naciones. La construcción de infraestructura de salud y saneamiento, la asistencia en el suministro de los equipos médicos y de protección necesarios y la asistencia en la administración de los sistemas de salud se encuentran entre las tareas urgentes.
Asimismo, tanto las naciones africanas como las iberoamericanas y caribeñas deben recibir una condonación inmediata de sus deudas externas; el mundo debe elegir la vida por encima de la deuda.
Del mismo modo, todas las sanciones, conflictos armados, disputas fronterizas y similares deben suspenderse en todo el mundo. Mucho mejor usar esos recursos para la batalla común de la humanidad contra el coronavirus.

Un cambio de paradigma
Lyndon LaRouche advirtió hace casi cincuenta años que el desmantelamiento del sistema de Bretton Woods el 15 de agosto de 1971 por parte del Presidente Nixon provocaría efectos económicos devastadores que, al final, terminarían en el fascismo. Esto se ve hoy, entre otros lugares, en la concepción “verde” según la cual, personas supuestamente preocupadas por el futuro del mundo, le niegan el desarrollo de la energía al mundo, condenando a millones a muertes prematuras. Algunos años más tarde, en 1974 y 1975, LaRouche advirtió que el empeoramiento de las condiciones económicas crearía las condiciones para la rápida propagación de enfermedades ya conocidas y de nuevas enfermedades que amenazan con un holocausto biológico. Si bien puede parecer que China y los principales países desarrollados están poniendo la pandemia actual bajo alguna forma de control, ¿qué traerán los próximos meses al mundo en desarrollo si no hay un cambio radical y repentino?
Para crear una economía resistente frente a una crisis como la aparición de nuevas enfermedades, se necesitan enormes inversiones en infraestructura económica básica, así como una reconceptualización de la economía.
Lyndon LaRouche insistía en que la economía no se trata de dinero o de valores que podrían expresarse en términos monetarios. Más bien, el secreto del crecimiento económico es la capacidad de la mente humana creativa para descubrir y desarrollar nuevos principios físicos que expandan las capacidades de la especie humana. Como una medida aproximada del valor de un descubrimiento, o de una concepción cultural, Lyndon LaRouche empleaba la métrica del aumento de la densidad relativa potencial de población, una medida de cuál podría ser la densidad de población, en relación con la calidad de la tierra y las mejoras realizadas a ella. Es decir, ¿cuántas personas podrían abastecerse, por kilómetro cuadrado, sobre la base de un cierto repertorio de descubrimientos, tecnologías y cultura? ¿Y qué tipo de cultura podría ayudar a aumentar ese valor? Esa es la ubicación del valor económico.
En uno de sus últimos documentos programáticos, Lyndon LaRouche exigía la implementación inmediata de cuatro leyes que, según él, son necesarias para Estados Unidos. También son necesarios para el mundo. Primero, una reforma bancaria basada en los principios de la ley Glass-Steagall de 1933, para negar a las inversiones especulativas la protección del gobierno, al tiempo que garantiza que la banca comercial pueda desempeñar su función útil. En segundo lugar, la disposición de una banca nacional, mediante la cual los gobiernos puedan ofrecer crédito a largo plazo para fines económicos físicos, y no para la estabilidad financiera, como ha sido la práctica de la Reserva Federal y el Banco Central Europeo. En tercer lugar, la métrica para la aplicación del crédito necesario, basada no en ganancias financieras sino en el crecimiento económico físico. Cuarto, los nuevos descubrimientos necesarios para el crecimiento humano en los próximos cincuenta a cien años: fusión nuclear, investigación espacial y avances fundamentales en biología, por nombrar tres ejemplos de peso.
Al liberar el verdadero potencial económico de nuestro repertorio actual de descubrimientos científicos y el potencial para expandirlo aún más, se puede eliminar la pobreza y el hambre por completo dentro de una generación, o incluso dentro de una década. El poder de fusión nuclear cambiará nuestra relación con la energía, el agua y los recursos. Los cohetes impulsados por fusión nos mantendrán a salvo de cualquier asteroide que amenace con caer a nuestro planeta. Los avances biológicos curarán la enfermedad y permitirán la rápida erradicación de las nuevas amenazas emergentes. Y, lo que es más importante, ¡el miedo al conflicto internacional a gran escala se puede superar a medida que nos damos cuenta de nuestros objetivos comunes, aquí en la Tierra y más allá!
Agradecemos sus comentarios y opiniones:









